L’échographie des voies aéro-digestives peut-elle améliorer le suivi des patients en rééducation de la déglutition : à propos d’un cas clinique.
Auteurs
Carlos Diaz Lopez et Aymeric Le Neindre, de l’organisme FKNL Centre de formation pour kinésithérapeutes, dont vous pouvez parcourir les formations, pour la revue Kinésithérapie Scientifique numéro 635 (octobre 2021).
Mots-clés
Échographie, Aéro-digestif, Déglutition
Sommaire
1- Introduction
2- Description de la patiente
3- Histoire de la maladie
4- Résultat de l’examen clinique
5- Traitement proposé et suivi de l’évolution
6- Examen échographique
7- Discussion
8- Conclusion
Introduction
La déglutition est le mécanisme qui permet la préhension des aliments, leur préparation dans la cavité buccale, puis leur propulsion de l’oropharynx vers l’estomac tout en assurant la protection des voies respiratoires. Dans certains contextes cliniques, la prévalence particulièrement élevée des troubles de la déglutition motive le dépistage quasi-systématique des patients. C’est le cas par exemple en réanimation où la prévalence peut atteindre jusqu’à 80 %.
La mise en place ou la présence prolongée des dispositifs médicaux tels que la sonde d’intubation, la trachéotomie ou la sonde nasogastrique altère la physiologie de la déglutition et produit des lésions locales à plusieurs niveaux. Par ailleurs, certains traitements médicaux altèrent la physiologie et la vigilance du patient, favorisant également l’apparition de ces troubles. Ainsi, des troubles de la propioception, une diminution de la propulsion pharyngée, un retard de déclenchement du réflexe de la déglutition, une atrophie musculaire ou des lésions de type ulcères, œdèmes ou granulomes pourront être retrouvés après un séjour en réanimation.
Ces troubles peuvent être à l’origine d’échecs d’extubation, prolonger la durée de la ventilation mécanique et par conséquence, du séjour en réanimation. La présence de ces troubles en post-extubation est à la fois associée à de mauvais résultats cliniques et une durée d’hospitalisation prolongée.
Plusieurs professionnels de santé s’articulent autour de la prise en charge des troubles de la déglutition afin de garantir un état nutritionnel satisfaisant tout en assurant la protection des voies respiratoires.
La stratégie thérapeutique mise en place par chacun de ces professionnels découle de l’hypothèse diagnostique. Ainsi, une adaptation des textures alimentaires ou de la posture du patient, la mise en place d’une nutrition artificielle partielle ou complète pourront être envisagées. Ces évaluations nécessitent donc l’utilisation d’outils suffisamment précis et fiables pour éviter la mise en place des traitements inadaptés.
De plus, ces examens doivent être répétés dans le temps, afin de suivre l’évolution du malade et adapter ainsi la stratégie thérapeutique.
L’examen clinique manque de précision et fiabilité et nécessite souvent des examens complémentaires comme la vidéofluoroscopie (VFSS) ou la nasofibroscopie de déglutition (FEES pour les termes en anglais « Fiber Endoscopic Evaluation for Swallowing »). Ces examens permettent d’objectiver une inhalation témoignant d’un trouble de la déglutition, d’identifier la structure à l’origine du trouble et d’en estimer la sévérité par le biais des scores tels que la Penetration and Aspiration Severity Scale (PASS) ou la Food and Oral Intake Scale (FOIS).
Cependant, ils manquent de standardisation et restent basés sur l’analyse subjective de l’examinateur. L’analyse quantitative, qui améliore le suivi de l’évolution du malade nécessite l’utilisation d’autres outils d’évaluation ou des logiciels de traitement d’images. Ces outils sont, de nouveau, souvent indisponibles et chronophages.
Dans ce contexte, l’échographie offre une alternative intéressante pour l’évaluation des troubles de la déglutition. L’analyse quantitative de la cinétique linguale, de l’ascension laryngée ou de la contraction des muscles supra-hyoïdiens, permet un suivi précis de l’évolution du malade.
Ce cas clinique expose une situation fréquente en rééducation des troubles de la déglutition où l’échographie peut faciliter l’évaluation et suivi du patient et orienter le choix de traitement, tout en réduisant les coûts liés aux examens complémentaires.
Description de la patiente
Mme G. est âgée de 48 ans. Elle pèse 74 kg et mesure 167 cm, soit un indice de masse corporelle (IMC) de 26,5 kg/m2. Elle n’a pas d’autres antécédents médicaux ou chirurgicaux.
Histoire de la maladie
La patiente est admise à l’hôpital le 3 février pour insuffisance respiratoire aigüe. Un diagnostic de pneumopathie à Covid-19 est posé. L’évolution est défavorable vers un syndrome de détresse respiratoire aiguë (SDRA) pour lequel elle est admise en réanimation à J+2.
Mme G. bénéficiera de plusieurs séances de décubitus ventral. Une trachéotomie percutanée est réalisée à J+28 face à un sevrage de la ventilation difficile après 2 échecs d’extubation et la présence des troubles de la déglutition majeurs qui ont motivé la mise en place d’une gastrostomie endo-percutanée (GEP).
À J+21 de la trachéotomie, la patiente est transférée en soins de suite et réadaptation (SSR) pneumologie de l’Hôpital Forcilles dans le cadre d’un déconditionnement important à l’effort, de troubles de la déglutition persistants et d’une dénutrition sévère.
Résultat de l’examen clinique
Mme G. est eupnéique au repos sous 1 L/min d’oxygène. Elle présente une intolérance à l’effort avec la présence d’une dyspnée modérée et une hausse de son oxygénorequérence lors de sa participation à la toilette ou la rééducation.
Elle présente une neuromyopathie acquise en réanimation (NMAR) (score MRC = 44) et une dénutrition sévère sur le critère de la perte de poids.
L’examen clinique de la déglutition met en évi- dence des troubles de la déglutition majeurs persistants.
La palpation cervicale durant la déglutition et la réalisation des praxies contre-résistance mettent en évidence un défaut de propulsion linguale et d’ascension du larynx. Ces dysfonctionnements semblent être majoritairement impliqués dans les troubles de la déglutition.
La réalisation d’une VFSS permet au clinicien de confirmer son hypothèse diagnostique. L’alimentation per os est interdite et une prise en charge quotidienne est programmée. Ce degré de sévérité correspond au niveau 1 sur la Food Oral Intake Scale (FOIS), échelle largement utilisé dans l’évaluation des troubles de la déglutition.
Traitement proposé et suivi de l’évolution
Un travail analytique de renforcement muscu- laire des muscles supra-hyoïdiens et de la mus- culature linguale est proposé à la patiente afin d’améliorer la propulsion linguale et l’ascension du larynx. Ainsi, des exercices de mobilité lin- guale contre-résistance et des manœuvres de Mendelshon sont réalisés quotidiennement. De plus, des exercices de mobilité linguale sont réalisés pour la patiente en dehors des séances de rééducation.
L’électrostimulation de l’ensemble des muscles hyoïdiens est également réalisée 5 fois par semaine, en adjuvant à la thérapie convention- nelle proposée.
Les évaluations cliniques réalisées à J+7 et J+14 d’hospitalisation ne révèlent pas d’améliora- tion. Le manque d’évolution noté à l’examen clinique à J+21 remet en cause l’hypothèse dia- gnostique et la stratégie thérapeutique. La réa- lisation d’une nouvelle VFSS est indiquée par le clinicien.

Cet examen est réalisé à J+25 et met en évi- dence la persistance d’une dysfonction de la propulsion linguale et d’ascension laryngée. Le manque d’évolution du patient malgré la mise en place d’une thérapeutique a priori adéquate, fait émerger d’autres hypothèses diagnostiques et indique la réalisation d’une FEES à la recherche d’autres altérations anatomiques. Cet examen se révèle non concluant car aucune altération structurelle n’est notée.
L’hypothèse diagnostique de départ est de nouveau confirmée et la stratégie thérapeutique reste inchangée. L’alimentation per os est toujours interdite (FOIS = 1).
À J32, une légère évolution est notée par le clinicien qui autorise la prise partielle des aliments en sa présence et durant les séances de rééducation (FOIS = 3). À J40, une nette amélioration est notée durant les essais alimentaires. Les repas mixés sont autorisés mais les apports nutritionnels sont toujours complétés par voie artificielle (FOIS = 4). Une synthèse de la chronologie est présentée dans la figure 1.
Examen échographique
L’évaluation échographique des voies aéro-digestives supérieures (VADS) est réalisée pour la première fois à J7 à la demande du clinicien en charge de la rééducation des troubles de la déglutition. Ces évaluations sont réalisées par un kinésithérapeute formé à l’utilisation de l’échographie pour l’évaluation des troubles de la déglutition et sont répétées en parallèle des nouvelles évaluations cliniques durant tout le séjour hospitalier.
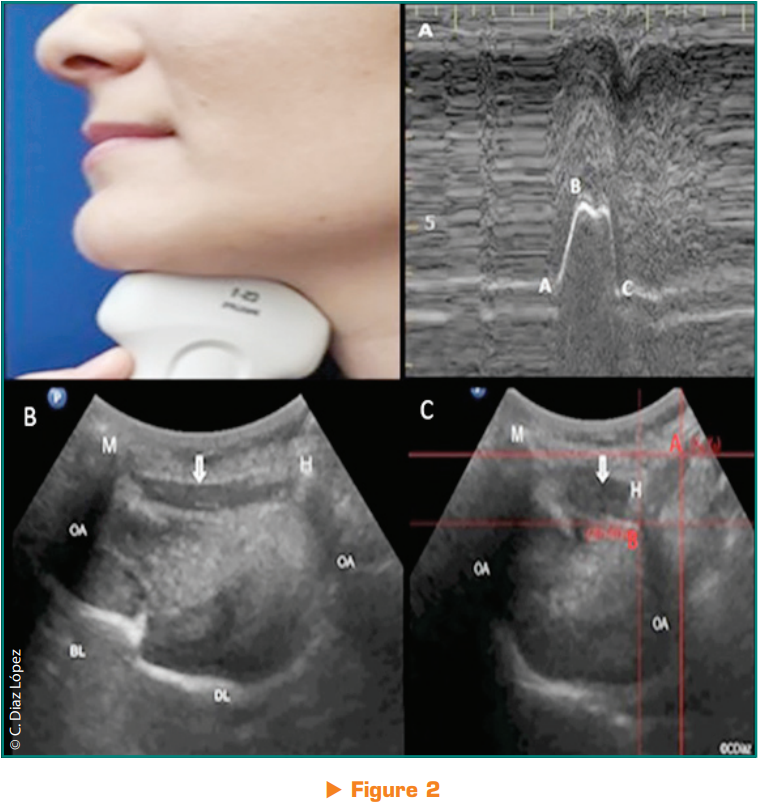
L’évaluation quantitative du mouvement de la langue durant la propulsion et de l’élévation laryngée est alors réalisée (fig. 2). L’utilisation du mode T-M durant la déglutition permet de quantifier l’amplitude du mouvement de la langue durant la propulsion. L’évaluation du mouvement d’élévation laryngée est réalisée par analyse de la position de l’os hyoïde au repos et durant la déglutition.
Lors de l’évaluation initiale, une amplitude de mouvement linguale de 0,5 cm et un mouvement d’élévation laryngée de 0,8 cm sont notés. Ces valeurs sont similaires aux valeurs décrites dans des cohortes des patients présentant des troubles de la déglutition. La répétition de l’évaluation échographique régulièrement permet de noter une augmetation de l’amplitude du mouvement lingual durant la propulsion ainsi que du mouvement hyoïdien, traduisant le mouvement d’élévation laryngée.
Le tableau I ci-contre résume les valeurs obtenues à chaque évaluation échographique et les mettent en regard de l’échelle FOIS utilisée pour quantifier la sévérité du trouble dans le suivi du patient.

Image A : mode T-M durant la déglutition de la cinétique linguale ;
distance A-B traduisant la quantité du mouvement ;
distance A-C traduisant la durée
Image B : image échographique en mode B obtenus par abord échographique sous-mentonnier, permettant d’identifier les structures à évaluer ; H : hyoïdes Image C : le calcul du déplacement de l’os hyoïdien se fait par différence entre la position de repos (A rouge) et fin de course (B rouge)
Discussion
L’évaluation de la déglutition doit permettre au clinicien le dépistage des troubles d’une part, d’identifier le(s) structure(s) à l’origine afin de mettre en place la thérapeutique la plus adaptée d’autre part.
De plus, elle devra permettre de suivre l’évolution du malade, afin d’adapter la prise en charge en fonction de la réponse du patient au traitement proposé.
La complexité du mécanisme de déglutition et le manque de précision et de fiabilité de l’examen clinique nécessitent souvent des examens complémentaires.
La réalisation des praxies linguales contre-résistance ou la palpation cervicale durant la déglutition, manquent de précision pour permettre au clinicien de noter de faibles changements dans la propulsion linguale ou l’élévation laryngée. De même, les essais alimentaires ne pourront révéler une amélioration que quand elle sera suffisante pour assurer une déglutition sans inhalation.
Dans ce cas, l’absence d’analyse quantitative conduit le clinicien à une surconsommation des ressources, à envisager une erreur diagnostique et à apporter une modification de la stratégie thérapeutique malgré une prise en charge efficace.
La VFSS et FEES, examens de référence dans l’évaluation des troubles de la déglutition, n’ont pas apporté d’informations permettant de guider le clinicien dans la prise en charge.
La réalisation de la VFSS à J1 a permis d’augmenter le degré de certitude du clinicien sur son hypothèse diagnostique. Néanmoins, cette évaluation qualitative, basée sur l’analyse subjective de l’examinateur n’a pas permis à J25 l’objectivation de l’amélioration.
L’analyse quantitative de l’ascension laryngée n’est possible que par l’analyse a posteriori et à l’aide d’un logiciel de traitement des images.
La quantification de la force des muscles impliqués dans la mastication ou les mouvements linguaux n’est, quant à elle, pas réalisable avec la VFSS et nécessite des outils très onéreux inaccessibles pour le clinicien.

Résultat de l’examen clinique représenté par le niveau de sévérité selon l’échelle FOIS et mesures échographiques obtenues
La FEES, ne révélant pas d’autres anomalies et ne permettant pas la quantification de la fonction des structures déficitaires, n’a pas apporté, dans ce cas, des informations utiles au clinicien. En revanche, l’utilisation de l’échographie pour l’évaluation des VADS ayant permis l’analyse quantitative des structures visées par la thérapeutique mise en place, a permis de noter une amélioration de l’amplitude du mouvement de propulsion linguale et d’élévation laryngée. Ce constat a permis au clinicien d’orienter sa prise en charge et l’échographie a été l’outil diagnostique choisi par ce dernier pour le suivi de l’évolution de la malade jusqu’à la sortie hospitalière.
Bien que les seuils diagnostiques de l’échographie des VADS ne soient pas connus, l’analyse quantitative permet au clinicien un suivi précis des mécanismes visés par la thérapeutique mise en place. Son utilisation dans le suivi de l’évolution des patients a été précédemment décrite en plusieurs contextes.
L’échographie de la déglutition étant non invasive, non irradiante, réalisable dans une simple salle de consultation et nécessitant une coopération minime de la part du patient, pourrait être une alternative à la VFSS ou FEES dans le suivi de l’efficacité des traitements mis en place, puisqu’elle peut être réalisée fréquemment sans effets indésirables.
Conclusion
Ce cas clinique nous montre une situation fréquente en pratique clinique où les outils d’évaluation habituellement utilisés ne suffisent pas au suivi de l’évolution du malade et où l’échographie des VADS offre des nouvelles perspectives pour les thérapeutes.
L’analyse, qualitative et quantitative, des différentes structures impliquées dans la déglutition peut apporter des connaissances sur l’atteinte des fonctions et structures impliquées dans la déglutition. Cela pourra permettre à terme de mieux suivre l’évolution du malade et orienter la stratégie thérapeutique, tant sur le plan médical que sur le plan de la rééducation.
Un avis à partager ? N’hésite pas à laisser un commentaire 
1- Échographie : un outil de choix tout au long du séjour en réanimation
2- Yotéra, le catalogue de ressources pour les professionnels de la rééducation
3- Journée Mondiale de la Physiothérapie 2022
4- Chirurgien et kinésithérapeute : le tandem essentiel au service du patient sportif